A Magyar Atherosclerosis Társaság összefoglalása a hyperlipoproteinaemiák módosított kezelési irányelveiről
• Magyar Atherosclerosis Társaság • 2004
Intervenciós, illetve ún. regressziós (az atheroscleroticus plakk progresszioját-regresszióját mérő) vizsgálatok sora bizonyította, hogy a vérlipidszintek étrendi és gyógyszeres változtatásával a szekunder, sőt a primer prevenció során mind a cardiovascularis eredetű, mind a teljes mortalitás is statisztikailag szignifikánsan csökkenthető. Az „evidence based medicine” alapelvei szerint újra meghatározták a veszélyeztetettek körét, újrafogalmazták a kezelési irányelveket, és pontosították a kezelés során elérendő célértékeket is. Ebben az Európai Atherosclerosis Társaság, illetve az amerikai NCEP (National Cholesterol Education Program) ismételt állásfoglalásait tekintettük irányadónak, melyeket az 1992-es I., illetve az 1997-es II. magyar lipid konszenzuskonferenciákon hazai viszonyokra alkalmaztunk. 1998-ban az Európai Atherosclerosis, Hipertónia és Kardiológiai Társaság közös második ajánlása és a harmadik amerikai állásfoglalás (Adult Treatment Panel - ATP III.) alapján alakítottuk ki társaságunk 2001-es irányelveit mint a zsíranyagcsere-betegségek ellátásának irányításában, koordinálásában illetékes szakmai testület állásfoglalását, a Belgyógyász Szakmai Kollégium jóváhagyásával.
2003-ban jelent meg az International Atherosclerosis Society új, harmonizált ajánlása, valamint az európai társaságok közös konszenzusirányelvei, melynek alapján 2003. november 3-án hazai Terápiás Konszenzus is született 9 társaság részvételével, és ezeket figyelembe véve társaságunk is aktualizálta irányelveit. Ezeknek a módosított irányelveknek rövid, elsősorban a kockázat felmérésére, a kezelés célértékeire és a terápiás irányelvekre vonatkozó összegzését adjuk meg e helyütt.
A kockázat felmérése
Az első lépés az adott egyén kockázatának becslése a kockázati tényezők és klinikai állapot felmérése alapján. Ehhez a cardiovascularis nagy rizikófaktorok mellett a „lipidprofil” ismerete feltétel, mely ez esetben a szérum koleszterin (C)-, triglicerid-, HDL-C- és LDL-C-értékének mérését jelenti.
Mindaddig, míg az LDL-C mérése nem válik általánossá, a feltételek megléte esetén értéke az első három lipidparaméter ismeretében az ún. Friedewald-képlettel kiszámítható (valamennyi érték mmol/l-ben):
LDL-C = össz - C - (HDL-C + TG/2,2)
A klinikai állapot alapján meghatározandó azon cardiovascularis betegségek köre, melyek önmagukban, a betegség természetéből adódóan, függetlenül a rizikófaktoraik számától, nagy kockázati állapotot jelentenek. Ezek közé soroljuk a nagy nemzetközi ajánlásokkal egyezően a coronariabetegséget, a perifériás érbetegséget, a cerebrovascularis szindrómát, valamint a diabetes mellitust, emellett újabban a hazai terápiás konszenzus ajánlásával egyezően még a metabolikus szindrómát is.
A primer prevencióba tartozó állapotok egy része is a nagy kockázatú kategóriába sorolható. Ennek identifikálására tünetmentes egyéneknél a rizikóstatus felmérésére használható két kockázatbecslő eljárás javasolt:
A Framingham-vizsgálat adataiból szerkesztett - az amerikai ATP III. irányelveiben használt - Framingham-ponttáblázat, melyből az egyén neme, kora, dohányzási szokásai, vérnyomása, koleszterin- és HDL-C-értékei alapján leolvasható az egyén 10 éven belüli coronariaeseményeinek százalékos valószínűsége. Nagy kockázatnak tekinthető, ha ez 20% felett van.
A 2003-as európai ajánlás az új európai SCORE projekt alapján új kockázatbecslési eljárást közölt az aszimptomatikus, de nagy kockázatú betegek definiálására. A SCORE Chart kockázatbecslő táblázat a fatális cardiovascularis kockázatot mutatja európai nagy rizikójú népességekben, ahova Magyarországot is sorolják (mellékelve). Nagy kockázatúnak tekintik azokat, akiknek egy fatális cardiovascularis eseményre 10 éven belül ≥5% az esélyük.
Három kockázati kategóriát különíthetünk el.
I. Nagy kockázat, fokozottan veszélyeztetett kategória:
I/1.
- koszorúér-betegség, vagy
- perifériás érbetegség, vagy
- cerebrovascularis szindróma
I/2.
- diabetes mellitus, vagy
- metabolikus szindróma (ATP III.-kritériumok szerint)
I/3.
- tünetmentes egyének, nagy kockázatú állapottal
- a 10 éves coronariaesemény kockázata nagyobb mint 20% (Framingham-pontszám), vagy
- fatális cardiovascularis rizikó ≥5%/10 év (SCORE Chart), vagy
- egy súlyos kockázati tényező megléte:
- összkoleszterin >8,0 mmol/l, vagy
- LDL-koleszterin >6,0 mmol/l, vagy
- vérnyomásérték >180/110 Hgmm, vagy
- testtömegindex (BMI) >40 kg/m2.
A nagy kockázatú kategóriát a hazai terápiás konszenzus ajánlásának megfelelően fogadtuk el, az európai ajánlástól eltérően tehát beemeltük a metabolikus szindrómát (ATP III.-kritériumok szerint), valamint a morbid elhízást is (BMI >40 kg/m2) önmagában súlyos kockázati tényezőként.
II. Közepes kockázat, veszélyeztetett kategória
Idetartoznak lipidszempontból azok a hypercholesterinaemiások, akik
- a tízéves coronariaesemény kockázatuk kisebb mint 20% (10-20%);
- fatalis cardiovascularis rizikójuk 3-4%/10 év;
- legalább két plusz kockázati tényezővel bírnak.
A számba veendő kockázati tényezők: dohányzás, hipertónia, alacsony HDL-C-szint, hypertriglyceridaemia, ISZB családi halmozódása, korai fellépésű ISZB a családban (első fokú férfi rokonoknál 55 éves, női ágon 65 éves korig), életkor (férfi >45, nő >55 év) és az abdominalis típusú elhízás (BMI>30 vagy haskörfogat férfiaknál >102, nőknél >88 cm).
III. Alacsony kockázati kategória
Idetartoznak lipidszempontból azok a hypercholesterinaemiások, akiknek
- coronariarizikójuk <10%/10 év, vagy
- fatális cardiovascularis rizikójuk <3%/10 év,
- nincs vagy maximum 1+ kockázati tényezőjük van.
Ezekhez a kategóriákhoz különböző LDL-C illetve koleszterin-célértékek tartoznak, és különböző LDL-C-, ill. koleszterinértékek mellett indokolt diétás, illetve gyógyszeres terápiát kezdeni.
A kezelés célértékei
Az európai társaságok 1998-as ajánlása leegyszerűsítve és kerekítve 3 mmol/l-es LDL-C- és 5 mmol/l-es szérum C-célértéket javasol, összevonva a nagy kockázati kategóriában, hozzátéve, hogy ha ezeket életmód-változtatással nem lehet elérni, akkor gyógyszeres kezelés indokolt.
A 2003-as európai ajánlás tovább szigorította cardiovascularis betegségek, valamint diabetes mellitus esetén e nagy kockázatú állapotokban a koleszterinszint célértékét (<4,5 mmol/l), míg a tünetmentes nagy kockázatú egyéneknél 5,0 mmol/l-es értéken hagyta, de ha a kezelés során a fatális cardiovascularis rizikó 5%/10 év felett marad, akkor 4,5 mmol/l-es célérték alá kell törekedni.
Figyelemre méltó, hogy az amerikai ajánlás ugyan osztályozza a lipidszinteket nagyságuk szerint (1. táblázat), ezeket azonban nem tünteti fel a II. kategóriában felsorolt kockázati tényezők között. Ennek oka, hogy az adott kategóriához rendelt LDL-C-értéket a kezelés céljaként határozza meg, mely célokat módosíthatja (azaz alacsonyabb értéket céloztat meg) az egyéb kockázati tényezők halmozott jelenléte.
1. táblázat: A koleszterin, az LDL-C és a HDL-C értékeinek osztályozása az ATP III. ajánlása alapján
| Összkoleszterin | |
|---|
| <5,2 mmol/l (<200 mg/dl) | kívánatos |
| 5,2-6,2 mmol/l (200-240 mg/dl) | határérték-emelkedett |
| ≥6,2 mmol/l (≥240 mg/dl) | emelkedett |
| LDL-C | |
|---|
| <2,6 mmol/l (100 mg/dl) | optimális |
| 2,6-3,3 mmol/l (100-129 mg/dl) | optimális felett |
| 3,4-4,1 mmol/l (130-159 mg/dl) | határérték-emelkedett |
| 4,2-4,9 mmol/l (160-189 mg/dl) | emelkedett |
| ≥4,9 mmol/l (≥190 mg/dl) | jelentősen emelkedett |
| HDL-C | |
|---|
| <1,0 mmol/l (40 mg/dl) | alacsony |
| ≥1,6 mmol/l (≥60 mg/dl) | emelkedett |
| Triglicerid | |
|---|
| <1,7 mmol/l | kívánatos |
| 1,7-2,3 mmol/l | határérték |
| >2,3 mmol/l | emelkedett |
Hazai viszonylatban sem az LDL-koleszterin-szint meghatározása, sem az LDL-koleszterin-szint ismerete széleskörűen még nem terjedt el. Mivel átlagos triglicerid- és HDL-koleszterin-szintek mellett az LDL-koleszterin- és a koleszterinszint között kifejezett pozitív korreláció van, ezért az LDL célértékei és kezelési határértékei mellett a gyakorlat számára indokoltnak tartjuk megadni a koleszterin-célértékeket is (megközelítő ekvivalenciák):
LDL-C 4,9 = C 7,8; LDL-C 4,1 = C 6,5; LDL-C 3,4 = C 5,2 és LDL-C 2,6-3,0 = C 4,0-4,5.
A primer hyperlipopro-teinaemiák gyógyszeres kezeléseinek irányelvei
A kockázat, ill. a klinikai állapot alapján elkülönített három kockázati kategóriában különböző C-, LDL-C-érték mellett indokolt gyógyszeres kezelést kezdeni, ha életmód-változtatással, diétával nem értük el a célértékeket. Minél nagyobb a kockázat (I.>II.>III.), annál alacsonyabb koleszterin- és LDL-C-értéknél kell elkezdeni a gyógyszeres kezelést. Az I. kategóriában lényegében már szekunder prevencióról beszélünk, ez is indokolhatja az alacsonyabb célértékeket.
A 2. táblázatban a gyógyszeres kezelés megkezdésének ajánlását foglaltuk össze, az LDL-C-szintek mellett feltüntetve a szérum koleszterin-értékhatárait is. Szekunder hyperlipaemiák esetén az alapbetegség kezelése alapvető (diabétesz, hypothyreosis, obstrukciós májbetegség, krónikus veseelégtelenség, gyógyszerek indukálta hyperlipidaemia stb.). Az irányelvek a 20 év feletti lakosságra vonatkoznak.
A 2. táblázatban szereplő ajánlott értékek obligátok, a mérlegelések fakultatívnak értelmezendők.
A gyógyszeres kezelés halasztása vagy egy kategóriával kevésbé szigorú célérték mellett szólhatnak olyan tényezők, mint pl. a vesebetegség, 65 év feletti kor, nagy lipidcsökkentő dózis vagy kombinációs terápia szükségessége, melyek a kezelés biztonságát veszélyeztethetik (pl. a cerivasztatinnál megismert mellékhatások tapasztalatai alapján)
Ugyanakkor egy kategóriával szigorúbb célérték mellett szólhatnak olyan tényezők, mint szubklinikus atherosclerosis (pl. carotisplakk) kimutatása vagy pozitív familiáris anamnézis.
2. táblázat: Az antilipaemiás gyógyszeres kezelés indításához ajánlott koleszterin-, és LDL-C- és trigliceridszintek életmód-változtatás után a különböző kockázati kategóriákban
| Kockázati kategóriák | Életmód-változtatás után a gyógyszeres kezelés megkezdése ajánlott, ha |
| | C-szint
mmol/l | LDL-C-szint
mmol/l | Trigliceridszint
mmol/l |
| I. Nagy kockázat | |
I/1. Koszorúér-betegség, vagy
perifériás érbetegség, vagy
cerebrovascularis szindróma
I/2. Diabetes mellitus, vagy
metabolikus szindróma | ≥4,5 | ≥2,5 | ≥1,7 |
I/3. Tünetmentes, nagy kockázatú állapot:
coronariakockázat >20%, vagy
fatális CVR ≥5%/10 év, vagy
egyes súlyos rizikófaktorok:
C >8,0 vagy LDL-C >6,0 mmol/l
RR: 180/110 Hgmm, vagy BMI>40 kg/m2 | ≥5,0
ha fatális CVR
≥5%/10 év felett
marad: ≥4,5 | ≥3,0
ha fatális CVR
≥5%/10 év felett
marad: ≥2,5 | ≥2,3
ha fatális CVR
≥5%/10 év felett
marad: ≥1,7 |
| II. Közepes kockázat (HC mellett) | |
Coronariakockázat 10-20%/10 év
Fatális CV-rizikó 3-4%/10 év
≥2 plusz rizikófaktor | 5,2 | 3,4 | 2,3 |
| III. Kis kockázat (HC mellett) | |
Coronariakockázat <10%/10 év
Fatális CV-rizikó <3%/10 év
0-1 rizikófaktor | 6,5 | 4,1 | 4,5 (2,3-4,5 között mérlegelendő) |
CVR = cardiovascularis kockázat HC = hypercholesterinaemia
A hypertriglyceridaemia, alacsony HDL-C-szint (atherogen dyslipidaemia) kezelési irányelveiről
Az ISZB gyakran lép fel normális vagy ahhoz közel eső lipidszintek esetében. Ezen kórképek hátterében az esetek mintegy 20-30%-ában a vélhetően inzulinrezisztencia talaján kialakuló metabolikus szindróma állhat, melynek egyik részeleme az ún. atherogen dyslipidaemia: magas trigliceridszint; alacsony HDL-C-szint; mérsékelten emelkedett koleszterinszint; kisméretű, nagy sűrűségű „small-dense” LDL, mely oxidációra hajlamos, valamint postprandialisan trigliceriddús lipoprotein-remnantok nagy koncentrációja.
A 3. táblázat szerint valószínűsíthető a metabolikus szindróma jelenléte az 5 komponensből legalább 3 megléte esetén, mely az LDL-C (illetve az össz C) csökkentése mint elsődleges cél mellett felveti az elhízás, a cukoranyagcsere lehetséges zavarainak, a hipertónia kezelésének szükségességét, oly módon, hogy külön kezelendő az atherogen dyslipidaemia.
3. táblázat: A metabolikus szindróma
| | Határérték |
|---|
Centrális (abdominalis) elhízás
(haskörfogat) | |
|---|
| Férfi | >102 cm |
|---|
| Nő | >88 cm |
|---|
| Trigliceridszint | ≥1,7 mmol/l (≥150 mg/dl) |
|---|
| HDL-C-szint | |
|---|
| Férfi | <1,0 mmol/l (40 mg/dl) |
|---|
| Nő | <1,3 mmol/l (50 mg/dl) |
|---|
| Vérnyomás | ≥130/≥85 Hgmm |
|---|
| Éhomi vércukorszint | ≥6,1 mmol/l (≥110 mg/dl) |
|---|
(valószínűsíthető, ha a felsoroltakból három vagy több jelen van)
A trigliceridszintek osztályozása:
- <1,7 = kívánatos;
- 1,7-2,3 határérték;
- >2,3 mmol/l = emelkedett szint.
Az 1,7 mmol/l feletti trigliceridértéknél jelentősen nő a „small-dense” LDL aránya, ez is szükségessé teszi a hypertriglyceridaemia minél előbbi kezelését.
A hypertriglyceridaemia étrendi úton jobban befolyásolható, mint az LDL-C-szint, így gyakrabban és könnyebben elérhető az 1,7 mmol/l-es célérték. Ha mégsem, akkor az
I/1. és I/2. rizikókategóriában 1,7 mmol/l, az I/3.-ban 2,3 (fakultatíve 1,7), a II. kategóriában 2,3 mmol/l, a III. kategóriában pedig 4,5 mmol/l felett (fakultatíve 2,3-4,5 között) megfontolható a kiegészítő gyógyszeres kezelés.
A kockázattól függetlenül gyógyszeres kezelés indokolt viszont 11 mmol/l-es trigliceridérték felett pancreatitis megelőzésére.
A HDL-C értéke módosító tényezőként szerepelhet a különböző kockázati kategóriákban. Izolált, alacsony HDL-C-szintű, I. rizikókategóriába tartozó betegeknél még normális tartományba eső LDL-C-, illetve az összkoleszterinszint esetén is mérlegelendő a gyógyszeres kezelés.
Ha a hypertriglyceridaemia hypercholesterinaemiával együtt van jelen és II/B típusú hyperlipoproteinaemia-fenotípus képében jelenik meg, akkor az LDL-C-szint kezelésére vonatkozó irányelvek szerint kell eljárni. Utóbbi csökkentésére elsősorban a sztatinok alkalmasak. Ha a kezelés során a trigliceridszint magas marad, akkor óvatos sztatin-fibrát kombináció szóba jöhet. Azokban a nem gyakori esetekben, amikor II/B típusban az LDL-C-szint normális (<3,2-3,4 mmol/l), akkor kezdhetjük fibráttal a kezelést.
A hazánkban forgalomban levő lipidszintcsökkentő - különböző kiszerelésű - gyógyszerek listáját mellékelten közöljük:
Sztatinok (HMG Co-A reduktáz gátlók):
- Lescol (fluvasztatin) 40 mg, Lescol XL 80 mg
- Lochol (fluvasztatin) 40 mg, Lochol XL 80 mg
- Mevacor (lovasztatin) 20, 40 mg
- Sortis (atorvasztatin) 10, 20, 40 mg
- Zocor (szimvasztatin) 10, 20, 40, 80 mg
- Simvacol (szimvasztatin) 5, 10, 20, 40 mg
- Simvor (szimvasztatin) 5, 10, 20, 40 mg
- Sicor (szimvasztatin) 5, 10, 20, 40 mg
Ioncserélő gyanták:
- Colestid por (colestypol) á 5 g
- Questran por (cholestyramin) á 5 g
Fibrinsavszármazékok (fibrátok):
- Bezalip, Bezafibrat-Q (bezafibrát) 200 mg, retard 400 mg
- Fenobrát 250 mg (retard fenofibrát)
- Gevilon (gemfibrozil) 450 mg
- Innogem (gemfibrozil) 300, 600 mg
- Lipanor (ciprofibrát) 100 mg
- Lipidil (mikronizált fenofibrát) 160, 200 mg
- Lipidil supra 160 mg MR
- Lipanthyl (fenofibrát) 100 mg
- Minilip (gemfibrozil) 600 mg
Antioxidánsok:
- Alcolex (probucol) 500 mg
Nikotinsav-származékok:
- Olbetam (acipimox) 250 mg
1. függelék: Framingham-ponttáblázat
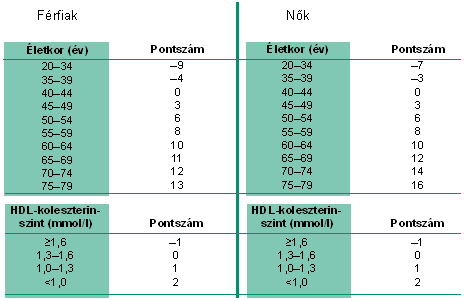
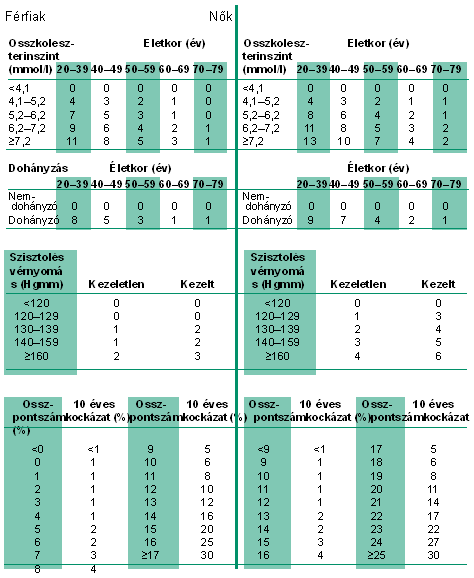
Kockázatbecslő tábla
Fatális szív- és érrendszeri események előfordulásának kockázata 10 éven belül
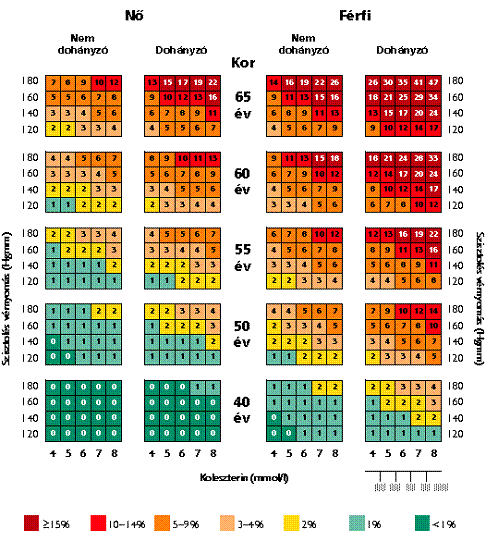
Egyéb rizikófaktorok (amelyek növelhetik a becsült kockázatot is):
- triglicerid, alacsony HDL-C, csökkent glükóztolerancia (IGT), obesitas, C-reaktív protein (CRP) fibrinogén, homocisztein, apo B, Lp/a;
- pozitív familiáris cardiovascularis anamnézis;
- preklinikus atherosclerosis (electron-beam (EB) CT-, UH-, MRI-vizsgálattal igazolva).
3. sz melléklet
A Magyar Atherosclerosis Társaság által akkreditált zsíranyagcsere betegségeket ellátó helyek, országos és regionális központok, vezetőik és lipidológus képesítésű munkatársaik
A Magyar Atherosclerosis Társaság, mint a zsíranyagcsere betegségek ellátását irányító és koordináló szakmai testület 2002-ben, illetve 2003-ban 68 felnőttellátásban dolgozó szakorvosnak és 20 gyerekgyógyásznak jártasságuk és pályázatuk, ill. 2003-ban vizsga alapján „lipidológus” képesítést adott, közreműködésükkel pedig létrehozott a zsíranyagcsere betegségek (dyslipidaemia, valamint obesitas, metabolikus szindróma) szakellátó helyeiként országos, illetve regionális központokat.
Felnőttellátás
Országos központok:
Budapest Semmelweis Egyetem ÁOK III. Belgyógyászati Klinika:
Dr. Romics László, Dr. Karádi István
Dr. Hosszúfalusi Nóra, Dr. Pálos Gábor, Dr. Palik Éva
Dr. Pánczél Pál
Debreceni Egyetem OEC I. Belgyógyászati Klinika Anyagcsere Betegségek Tanszék:
Dr. Paragh György
Dr. Balogh Zoltán, Dr. Boda Judit, Dr. Katona Éva
Dr. Juhász Attila, Dr. Káplár Miklós
Budapest Szent Imre Kórház IV. Belgyógyászat Önálló Lipid Részleg:
Dr. Pados Gyula
Dr. Audikovszky Mária, Dr. Erdős Erzsébet
Dr. Jámbor Zoltán, Dr. Juhász Katalin
Országos elméleti központ:
Budapest Semmelweis Egyetem Kórélettani Intézet:
Dr. Szollár Lajos
Regionális központok:
Budapest Semmelweis Egyetem ÁOK II. Belgyógyászati Klinika:
Dr. Somogyi Anikó, Dr. Pusztai Péter
Budapest Semmelweis Egyetem II. Kardiológiai Tanszék:
Dr. Préda István
Budapest BM Kórház, Budakeszi úti Részlege, Hypertonia és zsíranyagcsere decentrum:
Dr. Halmy László
Budapest Dél-Pesti Kórház II. Belgyógyászati Osztály:
Dr. Tóth Károly
Budapest MÁV Kórház, Kardiológiai és Lipid Ambulancia:
Dr. Gachályi Béla, Dr. Kalina Ákos, Dr. Somos Zsuzsa, Dr. Dános Péter
Budapest Országos Gyógyintézeti Központ I. Belgyógyászati Osztály:
Dr. Császár Albert, Dr. Ábel Tatjana,
Budapest Országos Korányi Tbc és Pulmonológiai Intézet:
Dr. Halmos Tamás, Dr. Kautzki László
Budapest Országos Sportegészségügyi Intézet:
Dr. Jákó Péter, Dr. Pucsok József, Dr. Sidó Zoltán
Budapest Szent János Kórház II. Belgyógyászati Osztály:
Dr. Winkler Gábor
Budapest Szent István Kórház IV. Belgyógyászati Osztály:
Dr. Landi Anna
Budapest Péterfy S. u. Kórház B. Belgyógyászati Osztály:
Dr. Hermányi István
Szegedi Tudomány Egyetem II. Belgyógyászati Klinika:
Dr. Csanádi Miklós
Szegedi Tudomány Egyetem ÁOK, Nephrologia - Hypertonia Centrum:
Dr. Sonkodi Sándor
Debreceni Járóbeteg Kardiológiai Intézet és DEOEC Kardiológiai Klinika:
Dr. Czuriga István
Békéscsabai Réthy Pál Kórház. Kardiológia:
Dr. Lakatos Ferenc
Cegléd, Toldy Ferenc Kórház II. Belgyógyászati Osztály:
Dr. Tóth Péter
Győr, Petz Aladár Kórház Anyagcsere, Endokrin és Diabetológia Osztály:
Dr. Hidvégi Tibor, Dr. Papp Zsuzsanna
Gyula, Pándy Kálmán Kórház, II. Belgyógyászat Kardiológia:
Dr. Márk László
Kecskemét, Bács-Kiskum Megyei Kórház, I. Belgyógyászat Kardiológia:
Dr. Nagy András, Dr. Borda Ferenc, Dr. Benczúr Béla
Miskolc, Szent Ferenc Kórház Kardiológiai Rehab. Osztály:
Dr. Illyés László
Nyíregyháza, Megyei Kórház Lipid Ambulancia:
Dr. Sáhi Árpád
Pécs, Baranya Megyei Kórház, Belgyógyászati Anyagcsere Osztály:
Dr. Fülöp Gábor
Székesfehérvár, Szent György Kórház I. Belgyógyászati Osztály Anyagcsere Részleg:
Dr. Reiber István, Dr. Mező Izabella
Szombathely, Markusovszky Kórház II. Belgyógyászati Osztály:
Dr. Kovács Imre
Tatabánya, Szent Borbála Kórház, Kardiológiai és Belgyógyászati Osztály:
Dr. Dombi Péter
Veszprém, Megyei Kórház, Belgyógyászat és Diabetes Centrum:
Dr. Vándorfi Győző
Csorna, Margit Kórház, Belgyógyászati osztály
Dr. Vályi Péter, Dr. Tschürtz Nándor
Országos vagy regionális központokhoz nem sorolt lipidológus képesítésű szakemberek:
Dr. Farsang Csaba, Dr. Fényes Márta, Dr. Gesztesi Tamás, Dr. Harcos Péter, Dr. Horváth Mária, Dr. Jermendy György, Dr. Kiss István, Dr. Lakatos József, Dr. Sal István, Dr. Zajkás Gábor
Gyermekellátás
Országos központ:
Budapest, Semmelweis Egyetem ÁOK II. Sz. Gyermekklinika, Hypertonia Anyagcsere Munkacsoport:
Dr. Szamosi Tamás
Regionális központok:
Budapest, Heim Pál Gyermekkórház Belosztály:
Dr. Czinner Antal
Tatabánya, Szent Borbála Kórház Gyermekosztály:
Dr. Czelecz Zsuzsanna
Debrecen, DEOEC Gyermekklinika Endokrinológiai munkacsoport:
Dr. Illyés István
Eger, Megyei Kórház Gyermekosztály:
Dr. Jászberényi Judit
Hódmezővásárhely, Gyermek Kardiológus Szakrendelés:
Dr. Kováts Judit
Győr, Megyei Kórház Gyermekosztály:
Dr. Kováts Szabó Erzsébet
Sopron, Állami Szanatórium:
Dr. Szatmári György
Kaposvár, Megyei Kórház Gyermekosztály:
Dr. Környei Vilmos
Balassagyarmat, Dr. Kenessey Albert Kórház Gyermekosztály:
Dr. Matuz Anna
Kecskemét, ÁNTSZ Megyei Intézete:
Dr. Mihai Klára
Pécs, Pécsi Tudományegyetem ÁOK Gyermekklinika:
Dr. Molnár Dénes
Szombathely, Megyei Kórház Gyermekosztály:
Dr. Oroszlán György, Dr. Somogyi Jolán
Gyula, Pándy Kálmán Kórház Gyermekosztály :
Dr. Scriffert Teréz
Miskolc, Megyei Kórház Gyermekosztály:
Dr. Sólyom Enikő, Dr. Fehér Annamária
Veszprém, Megyei Kórház Gyermekosztály:
Dr. Bánki Annamária, Dr. Égi Mária
Székesfehérvár, Megyei Kórház, Gyermek Kardiológus Szakrendelés:
Dr. Mayer Gizella
Az irányelvről további információk kérhetők:
Magyar Atherosclerosis Társaság
dr. Pados Gyula
Szent Imre Kórház és Rendelőintézet
1115 Budapest, Tétényi út 12-16. Tel.: 06-1-464-8721
Az irányelvet írták:
dr. Karádi István, dr. Pados Gyula, dr. Paragh György, dr. Romics László, dr. Szollár Lajos
2004. március





