Perifériás verőér-megbetegedések
• Sebész Szakmai Kollégium •
Definíció
Az arteria femoralis communison, a profunda femorison, az arteria femoralis superficialison, valamint a poplitealis és cruralis artériákon (art. tibialis anterior, posterior és fibularis) arterioszklerotikus alapon kialakuló, a lumen szűkületéhez, elzáródásához, vagy aneurizmatikus kitágulásához vezető folyamat. A klinikai tünetekhez az érelváltozás mögötti terület, izomzat és bőrfelszín vérellátásának csökkenését kísérő funkciózavar vezet. Súlyos esetben a szövetek nekrózisa alakul ki, ischaemiás ulcus, illetve gangréna formájában.
Gyakoriság
A perifériás érbetegség gyakorisága 11,7%-ra tehető, 75 éves kor felett 15-20%-ban fordul elő. Magas, halmozott rizikójú csoportban akár 42,5% is lehet. Ezen betegek összmortalitása mintegy négyszerese a normál populációénak.
Etiológia
- Arteriosclerosis obliterans;
- gyulladásos kórképek;
- vasculitisek;
- cisztikus adventitia degeneráció.
Tünetek
A perifériás érbetegség az alsó végtagi vérellátás csökkenése révén okoz tüneteket.
- Fem. superfic. elzáródás: comb alsó harmada, gastrocnemius.
- Ditalisabb szakasz: lábszár alsó harmada, illetve lábfejfájdalom, tibialis anterior területe.
Az alsó végtagi panaszok megítélésére és nyomon követésére legegyszerűbb a Fontaine-stádiumbeosztás használata.
Fontaine I. stádium: tünetmentes szak
A beteg panaszmentes, bár a boka-kar nyomásindex (Doppler-index) már mérsékelten beszűkült.
Fontaine II. stádium: claudicatio intermittens
Terhelésre, járásra jelentkező fájdalom a végtagizomzatban, amely pihentetésre megszűnik. A fájdalom lokalizációja szinte jelzi az elzáródás magasságát, így aortaérintettség esetén magasan, a farizomban lép fel, sacrum tájéki hidegérzéssel jár.
Fontaine III. stádium: nyugalmi fájdalom
Terhelés nélkül, nyugalomban is jelentkező, nem szűnő fájdalom, amelyet a végtag lógatása esetleg enyhíthet. Perifériás, femoropoplitealis érintettség esetén gyakori, a lógatás miatt a végtag ödémás.
Fontaine IV. stádium: gangréna
A fájdalom mellett a súlyos trofikus zavar következtében sejtelhalás lép fel, mely a lábszáron ulcus, illetve az ujjvégeken gangréna formájában figyelhető meg. A gangréna a macro- és microangiopathia kombinálódásakor jelenik meg.
Diagnosztika
Anamnézis
Családi halmozódás, rizikótényezők felmérése. Claudicatiós panaszok.
Fizikális vizsgálat
Inspekció: bőrszín, gangréna, ulcus, elszíneződés, izomdisztrófia stb.
Palpáció: az ér lefutási helyének megfelelő típusos pontokon a pulzáció megléte, vagy hiánya.
Auszkultáció: a pontok felett hallható szisztolés zörej proximalis stenosisra utal.
Provokációs próbák: Ratschow-féle teszt, járatási teszt.
Noninvazív diagnosztika
Doppler-vizsgálat, Doppler-index-számítás: a boka és felkar nyomásértékeinek hányadosa. Jól korrelál a klinikai stádiummal, megismételhető. Normál érték 1, minél kisebb az érték, annál súlyosabb a keringési zavar.
Görbeanalízis: az elváltozás lokalizációja behatárolható.
Duplex scan: az artériák lefutásának megfelelően a lumen átmérője, illetve állapota ábrázolható, mérhető.
Egyéb, ritkábban használt eljárások:
- infravörös monitorozás;
- lézerdoppler;
- kapillármikroszkópia;
- transzkután oxigéntenzió mérése.
CT-vizsgálat: Érelváltozásoknál inkább az ectasiás formák diagnosztikájára használható.
Invazív diagnosztika
Angiográfia - hagyományos, vagy DSA, vagy MR angiográfia végzése mind a beáramlás, mind a kiáramlási pálya ábrázolásával, a műtéti indikáció és terv felállításának feltétele, de esetleges szövődményei miatt végzése csak műtéti konzekvencia esetén indokolt.
Általános vizsgálatok
Műtéti beavatkozás előtt szükséges:
- mellkasröntgen;
- kardiológiai vizsgálat (EKG, és a társuló megbetegedések miatt egyre több esetben kardiológiai echovizsgálat);
- laborvizsgálatok: általános laborvizsgálatok, egyéb laborvizsgálatok: vérlipidek, fibrinogén, diabéteszeseknél HgB A1C, haemostasis alapvizsgálatai: vérzési-alvadási idő, PTI, protrombin, thrombocytaszám).
Speciális kiegészítő, nem rutinvizsgálatok
Gyanújelek esetén egyes betegeknél a várható posztoperatív szövődmények felmérésére és a megelőzés érdekében haemorrheologiai (viszkozitásmérés, aggregációmérés), immundiagnosztikai (paraproteinanalízis, immunelfo, reumatoid faktor, antifoszfolipid-antikardiolipin antitestek, komplement komponensek - C3, C4,) vizsgálatok. A fokozott alvadékonyság előrejelzésére a thrombocytaszám, a lipoprotein(a), a hemosztatikus rendszer vizsgálata (antitrombin, protein S, protein C hiánya, aktivált protein C-rezisztencia), gyulladásos (C-reaktív protein, E és P szelektinek, szérumamiloid A) és fibrinolitikus (t-PA, fibrindegradációs termékek stb.) thrombocyta és endothel sérülési (V, VI, VII faktor, von Willebrand-antigén, trombin-antitrombin komplex, homocisztein stb.) markerek vizsgálata.
Differenciáldiagnosztika
- Reumatológiai megbetegedések:
- ischialgia, discushernia, gyöki kompresszió;
- claudicatio venosa trombózis után;
- veleszületett AV fisztula a tibialis posterior és a dorsalis pedis területén (Malan-szindróma) (terhelésre csökken!);
- izomanyagcsere-zavar (McArdle-szindróma);
- Buerger-kór;
- embólia;
- autoimmun megbetegedések;
- vasculitisek.
Műtéti indikáció
A Fontaine-stádiumbeosztás, illetve a Doppler-index segítségével állítható fel. Fontaine I. és II. stádiumban életmódbeli változtatások, gyógyszeres terápia, illetve angiologiai belgyógyászati kezelés és ellenőrzés.
- A Fontaine II. stádium két további alcsoportra osztható fel:
- II. a) a dysbasiás távolság 200 m felett és
- II. b) a dysbasiás távolság 200 m alatt van.
- A Fontaine II. b) stádiumban már felállítható a műtéti indikáció - relatív indikáció, míg a kritikus végtagischaemiát jelentő
- Fontaine III. és
- Fontaine IV. stádiumban a műtét elhagyása a folyamat progressziója, a gangréna inficiálódása, szeptikussá válása által a beteg életét is veszélyeztetheti, ezért abszolút műtéti indikációt képez. A perifériás Doppler-nyomásértéket alapul véve az 50 Hgmm alatti index 0,5 vagy annál kisebb értéket mutat. (Megjegyzendő azonban, hogy a diabéteszes betegek komprimálhatatlan ereinél nem értékelhető, illetve 80 Hgmm.)
- A végtag egyéb - pl. ortopédiai, reumatológiai - műtétei előtt elvégzendő az artériás rekonstrukció.
- Vénaeltávolítással járó műtét (ACBG, varicectomia) előtt az arteriás keringés rendezendő.
- Amputációs alternatívaként, ha kifejezett ellenjavallat nincs, mindig megkísérlendő a rekonstruktív érműtét elvégzése, ha egyébként feltételei adottak.
- Az érfal aneurizmatikus tágulata esetén panaszmentes esetben is elvégzendő a rekonstruktív műtét az embolizáció, valamint az akut okklúzió következtében kialakuló súlyos ischaemia megelőzésére.
Kontraindikáció
Általános kontraindikáció:
Hasonlóan bármely más műtéti beavatkozáshoz, pl. akut myocardialis infarktus stb. A műtét elvégzése után sem várható a súlyosan károsodott (nekrotizált) területek funkcionális és/vagy morfológiai regenerációja.
Relatív kontraindikáció:
Cardiopulmonalisan súlyosan érintett betegek esetében törekedni kell a műtéti megterhelés elkerülésére.
Rizikófelmérés
A kombinált mortalitás és amputációs ráta:
- 1,4% a femoropoplitealis és
- 2,05% a distalis rekonstrukcióknál.
Összességében elmondható, hogy a sebészi mortalitásnak 5% alatt kell lennie.
Várható bypass-nyitvamaradások (5 év):
- véna: 78-87%;
- PTFE supragenualis: 67-83%;
- PTFE infragenualis: 56-75%.
Diagnosztikai és eljárási ajánlás alsóvégtag-dysbasia esetén
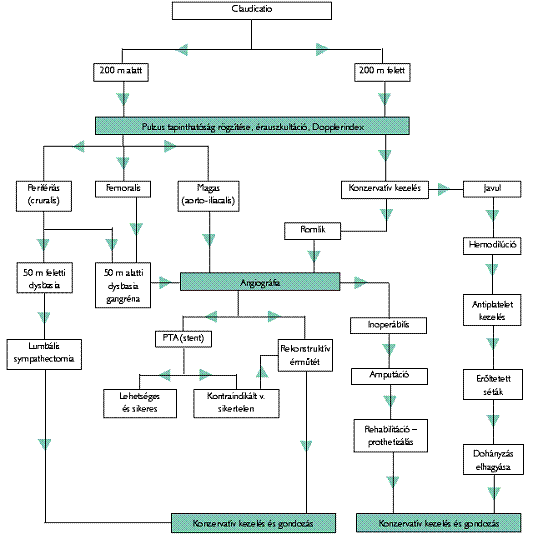
Konzervatív kezelés
Mind a műtéti beavatkozást még nem igénylő stádiumokban, mind a posztoperatív időszakban javasolt az alkalmazása.
A rizikótényezők csökkentése
- Diabétesz beállítása;
- hyperlipidaemia rendezése;
- kardiális status rendezése: kompenzálás, pumpafunkció javítása;
- vérnyomás-beállítás: hirtelen csökkentés kerülése, az érstatus stabilizálása után 160/90 Hgmm alatti szinten tartása;
- nikotintilalom;
- fizikai aktivitás fokozása.
Cirkulációt javító gyógyszerek adása
- Vazoaktív szerek: pentoxifillin, prostaciklin analógok, Ca-csatorna-blokkolók;
- thrombocytaaggregáció-gátlás;
- antikoagulálás;
- reológiai kezelés: hemodilúció.
Kiegészítő kezelés
- Fájdalomcsillapítás, így a végtag lógatása által okozott és a mikrocirkulációt rontó ödéma mérséklése;
- nedves gangréna, kiterjedt ulcus esetén a sebváladék tenyésztése alapján választott antibiotikum adása (lokálisan és súlyosabb esetben szisztémásan is);
- az immobilizáció és esetleg a thrombocytaaggregáció-gátlás elégtelensége miatt profilaktikusan heparin adása is javasolt lehet.
Műtéti előkészítés
A rizikófaktorokkal kombináltan megjelenő, több éren manifesztálódó és gyakran több szerv funkciózavarát is okozó megbetegedés miatt a szervezet kompenzációs mechanizmusai is kimerültek. Az aortoiliacalis területet érintő műtétek - mint a testüregmegnyitással járó nagy műtétek - fokozottabb műtéti előkészítést igényelnek. A sürgősségi esetek kivételével a lehető legjobb állapotba kell hozni a beteget a műtét előtt.
A kardiális kompenzáció, a beteg vérnyomásának beállítása a műtéti megterhelés elviselésének feltétele lehet.
Az intratrachealis narkózisban zajló beavatkozásoknál a pulmonalis status preoperatív rendezése (krónikus bronchitis, nikotinabúzus) a posztoperatív expektorálási nehézségek miatt is döntő jelentőségű.
Az igen gyakran diabéteszes betegeket a perioperatív időszakra - a megfelelően kontrollálható és irányítható anyagcsere érdekében - naponta többszöri inzulinadásra kell átállítani, a megfelelő cukor- és káliumbevitel ellenőrzése mellett.
A gyakori inguinalis mikotikus folyamatok lokális kezelése is indokolt.
Az esetek többségében idegen anyag (protézis) is beültetésre kerül, így még a nem gangrénás esetekben is indokolt az antibiotikum terápiás dózisú, preventív adása a közvetlen perioperatív időszakban, a szeptikus szövődmények megelőzésére.
Az antibiotikum-profilaxishoz tartósan magas szöveti koncentráció elérése szükséges, amely a műtét előtt fél órával adott, tartósan magas koncentrációjú, várható kórokozók ellen ható szer adásával lehetséges. A hatást 24 órán át célszerű fenntartani. Ún. steril műtétek esetén I. vagy II. generációs cefalosporinok adása javasolt, melyet gangrénás betegek esetén anaerobok ellen is hatásos készítményre javasolt cserélni, vagy azzal kiegészíteni.
Érzéstelenítés
A műtét intratrachealis narkózisban, gerincvelői érzéstelenítésben, egyes esetekben lokálanesztéziában is végezhető, amikor pl. femoralis feltárásból megoldható a beavatkozás. A műtét a szívműködés, a vérnyomás és az oxigenizáció állandó monitorizálása mellett, szisztémás heparinhatás alatt zajlik, általában antibiotikumos védelemben. A keringés helyreállítása után a heparinhatást kivételes esetektől eltekintve fel kell függeszteni.
Terápia
A konzervatív kezelés eredménytelensége és megfelelő indikáció esetén az érszakasz megnyitása, illetve a keringés helyreállítása indokolt.
Ennek lehetséges módszerei
Radiológiai
- PTA - amely rövid szakaszú okklúzió, illetve stenosisok esetén végezhető el, amennyiben az elváltozás nem az erek oszlását, illetve orificiumát érinti;
- PTA stent beültetéssel a tartósabb eredmények és a restenosis gyakoriságának csökkentése érdekében;
- stent graftok: az ér feltágítása után intraluminalisan bevezetett graft sima belfelszínt biztosít.
Sebészi: érműtét végzése
Az érműtét szisztémás heparinizációban történik. Mint az érműtéteknél általában, törekedni kell az idegen anyag beültetésének elkerülésére.
Az ér desobliteratiója a választandó megoldás viszonylag rövid szakaszú szűkületek, elzáródások esetén, ha az ér átmérője és a hátramaradó fal minősége megengedi, direkt varrattal, ha nem, foltplasztikával zárva az arteriotomiát. Gyakran a communis desobliteratiója és a profunda plasztikája elégséges a végtag keringésének rendezéséhez. A beavatkozás lumbális sympathectomiával egészíthető ki a cruralis keringés javítására. A femoralis superficialis rövid szakaszú elzáródásakor is megkísérelhető a desobliteratio. Hosszú szakaszú elváltozás, nem desobliterálható érfal esetén a bypass megoldás jön szóba.
A bypass anyaga térdízület feletti rekonstrukció esetén lehet műanyag, vagy véna. Előbbit a saját véna hiánya (ACBG, illetve varicectomia) vagy alkalmatlansága indokolja, egyes esetekben azonban „időnyerési” célzattal is alkalmazható, így a véna egy későbbi infragenualis rekonstrukcióhoz megtartható. Gangrénás folyamat esetén azonban ilyenkor is törekedni kell az autológ megoldásra. Infragenualis és cruralis bypassoknál lehetőleg saját véna alkalmazandó, revers vagy ortograd, billentyűroncsolt állapotban. Hiányában gyűrűs PTFE protézis is felhasználható. A fogadó területen lehetőleg vénainterpositummal vagy vénafoltra varrva az anasztomózist. Kadáverből vett homológ érdarab is felhasználható a bypasshoz. Az infragenualis bypass vezethető szubkután vagy intercondylarisan, lényeges azonban, hogy íve ne legyen meredek, ne feszüljön és ne törjön meg.
Aneurizma esetén az érintett érszakasz kiiktatása és a keringés interpositummal való helyreállítása végzendő.
Iliaca rendszeri érintettség nélküli alsó végtagi rövid szakaszú superficialis elzáródás és jó profundaágrendszer esetén a kollaterális keringés javítása révén a lumbális sympathectomia (kémiai vagy műtéti) végzése is elégséges lehet, még akár incipiens gangréna esetén is. Diabéteszes betegeknél szerényebb eredmény várható.
Posztoperatív kezelés
Általában 24 órás, szoros megfigyelés követi a műtéteket. A multiplex kísérő betegség miatt gyakran kell a betegeket intenzív osztályos megfigyelésben részesíteni. A műtét alatti esetleges vérvesztés pótlásán kívül a 24 órán át carentián lévő betegeknél a megfelelő folyadék- és elektrolitbevitel mellett gondoskodni kell korábban beállított gyógyszereik beadásáról a műtét napján, injekciós formában, vagy megfelelő készítménnyel való helyettesítésről. A műtét másnapjától kezdve, szövődménymentes esetben, a betegek visszatérhetnek megszokott étrendjükhöz, gyógyszereikhez. Gangrénás, diabéteszes betegeknél célszerű az inzulinkezelés folytatása átmeneti időre.
Az immobilizáció miatt legalább preventív dózisú heparin adása szükséges.
Ugyancsak gondoskodni kell a betegek passzázsának megindításáról is a későbbiekben. A stabil állapotú betegek óvatos, mielőbbi mobilizációja javasolható.
A késői posztoperatív terápia nagyrészt megegyezik a konzervatív kezelés irányelveivel.
Szövődmények és kezelési elveik
A lehetséges szövődmények korai és késői szövődményekre oszthatók fel.
Korai szövődmények
- Vérzés: amennyiben konzervatív, gyógyszeres kezeléssel - heparinlekötés, alvadási paraméterek rendezése (thrombocytaszám, ACT stb.) - nem szüntethető meg, vagy várhatóan sebészi oka van, feltárás és ellátása indokolt.
- Reokklúzió: korai reokklúzió esetén technikai (distalis intimaflap, helytelen graftvezetés stb.) vagy indikációs hiba (a profunda vagy a perifériás ág mint elégtelen kiáramlási pálya) lehetősége, vagy általános okok - pl. keringési megingás, fokozott alvadékonyság - feltételezhetők. Előbbi esetben a reoperáció és a hiba korrekciója önmagában eredményes lehet, míg utóbbi esetben a thrombectomiát megfelelő kezeléssel is ki kell egészíteni.
- Revascularisatiós szindróma: hosszú ideig fennálló, mély ischaemiás állapotot követő revascularisatio során alakul ki súlyosabb formája, mely durva laboreltéréseket okozva akár veseelégtelenséghez, cardiopulmonalis összeomláshoz is vezethet. Az acidózis, a hyperkaliaemia, a myoglobinuria, tubularis nekrózis képében jelentkező kórkép létrejöttekor a laborparaméterek haladéktalan rendezése (forszírozott diuresis, hemodialízis) életmentő lehet. Szűkület talaján létrejövő akut aortatrombózis esetén nagy valószínűséggel kialakul revascularisatiós szindróma.
- Korai infekció: általában felületi gyulladásként kezdődik, bár szerencsére szintén ritkán, de akár kontakt módon, a véráram útján a graft is fertőződhet már a korai szakban is. A felszíni folyamatok lokális kezelés hatására gyógyulnak, míg a graftot érintő infekciók esetében általában a graft eltávolítása és a terület drenálása szükséges, széles spektrumú, a kórokozó érzékenységének megfelelő, célzott antibiotikum-terápia mellett. (A tenyésztési eredmények megérkeztéig b-laktám stabil penicillinek, II-III. generációs cefalosporinok, illetve clindamycin adása javasolt, meticillinrezisztens Staphylococcus aureus esetén vancomycin adandó.) A keringés műtéti helyreállítása ebben az állapotban csak végtagmentési indikációval jön szóba, extraanatomikus bypass vezetéssel, illetve lehetőleg saját véna felhasználásával.
- Általános szövődmények: éppen úgy kialakulhatnak, mint bármely más műtét után. Kezelésük a kórképnek (pl. pneumonia, myocardialis infarktus stb.) megfelelő.
Késői szövődmények
- Késői reokklúzió: általában az alapbetegség progressziója következtében a graft és az ér találkozásánál kialakuló és az elzáródásig fokozódó szűkület okozza. Létrejöhet a graftot ért mikrotraumák következtében leszakadó, megrogyó neointima által is. Ritkán a hirtelen tenziócsökkenés, hemokoncentráció, illetve alvadékonyságfokozódás - pl. gyógyszerkihagyás - is okozhatja a hosszú graftok trombózisát. Megoldásuk általában műtéti, thrombectomia és kiáramlási foltplasztika, vagy a rekonstrukció kiterjesztése általában distal felé.
- Pseudoaneurysma: a varratvonalban kialakuló pulzáló terime, amely a varratvonal insufficientiája, leszakadása következtében kialakuló álaneurizma. Terápiája szintén sebészi, az érintett graftszakasz reszekciója, s rendszerint a régi graft proximalis vége és a kiáramlási pályát képző érszakasz közé interpositum beültetése.
- Késői infekció, szeptikus vérzés: a beültetett graft a műtét után akár évekkel is locus minoris resistentiae-ként viselkedve fertőződhet. Veszélye az elzáródáson kívül az életet is veszélyeztető szeptikus vérzés. Kezelési elvei a korai graftinfekcióhoz hasonlóak, grafteltávolítás, antibiotikum adása és extraanatomikus áthidalás.
Utókezelés, gondozás
A konzervatív kezelés folytatása, időszakonkénti kontrollvizsgálat. Akut graftelzáródás esetén azonnali thrombectomia, angiográfia nélkül, lassú progressziót követő okklúzió esetén, Fontaine II. b) vagy IV. stádiumban angiográfia és elektív műtét. Diagnosztizált progresszív stenosis esetén esetleg PTA és stentbeültetés megkísérelhető.
Az irányelvről további információk kérhetők:
Dr. Nemes Attila, egyetemi tanár
SE Ér- és Szívsebészeti Klinika
1022 Budapest, Városmajor u. 68.
Tel.: 1/355-3246
e-mail: erseb@freemail.hu 




