Asthma bronchiale a gyermekgyógyászatban
• Csecsemő- és Gyermekgyógyászati Szakmai Kollégium •
Definíció és alapvető megállapítások
Definíció
Az asztma a légutak krónikus gyulladásos megbetegedése; a folyamat létrehozatalában számos sejt és sejtelem - elsősorban a hízósejt, az eozinofil sejt és a T-lymphocyta - játszik szerepet. Az érzékenységet mutató egyéneknél a gyulladás ismétlődő nehézlégzéses epizódokat, légzési zavart, mellkasi szorító érzést hoz létre, ehhez köhögés csatlakozik, ami leggyakrabban éjjel vagy korán reggel jelentkezik. Ezen tünetek mellett észlelhető a kiterjedt, de mértékében változó légáramlási zavar, pontosabban a légáramlás beszűkülése. Ez legalábbis részben akár spontán, akár kezelés hatására megszűnik. A gyulladás létrehozza és fenntartja azt a légúti túlérzékenységet (hiperreaktivitást), mely különböző külső ingerek hatására jelentkezik.
A rövidített meghatározás eosinophil desquamativ gyulladásnak nevezi az asztmát, utalva az eozinofil sejtek domináns szerepére és arra, hogy a hámsejtek leválnak egy gyulladásos folyamat keretei között.
Gyakoriság
Fiúknál 1,5-2-szerte gyakrabban fordul elő, mint lányoknál. A pubertás tájékán azonban a fiúknál történő gyakoribb remisszió következtében a nemek közötti különbség megszűnik. A betegség világszerte rohamosan vált gyakoribbá; kérdőíves felmérések szerint a gyermekek 1,6-36%-ánál fordul elő.
Magyarországon mértéktartó, a betegek vizsgálatán alapuló felmérések szerint a gyermekek 2-5%-a szenved ebben a betegségben.
Kórokok
Az asztma kialakulására és az exacerbatiók megjelenésére ható főbb okok: genetikai hatások, a méhen belüli életben történő érintkezés allergénekkel, lélegeztetett újszülötteknél és koraszülötteknél kialakuló tüdőkárosodás, vírusmegbetegedések (RS-vírus, rhinovirus, adenovírus stb.), allergének (lásd 1. táblázat), légszennyeződés (SO2, NO2, O3, környezeti dohányzás, dízel-kipufogógázok koromszemcséi), jelentősebb meteorológiai változások, fizikai terhelés (elsősorban futás), érzelmi stressz (főleg nagyobb gyermekeknél), cirkadiánritmus-változás (legtöbb panasz késő éjjel, kora hajnalban).
Megalapozott bizonyítékok szerint a magas technikai civilizáció, az ún. „nyugati típusú életmód” vagy „higiénia” teóriának nevezett túlzott tisztaság (a gyermekek megóvása az infekcióktól, a védőoltások elterjedtsége), a környezeti szennyeződés, a manipulált ételekkel való táplálás, az egyénre ható bonyolult kémiai anyagok immunrendszerünket modifikálják. A fertőzések elleni T-helper 1 típusú sejtek dominanciája helyett a T-helper 2 típusú, az asztmát elősegítő sejtek és az általuk termelt citokinek túlsúlya alakul ki. Ugyanakkor a T-helper 3 és T-reguláló 1-es sejtek (citokinjeikkel együtt) immuntoleranciát alakítanak ki, és az allergiás gyulladás ellen hatnak.
1. táblázat Főbb allergénforrások (dőlt betűvel jelöltük a Magyarországon előforduló legjelentősebb allergéneket)
| Csoport | Példa |
|---|
| Légúti allergének | |
| pollen | |
| fa | éger, nyírfa, mogyoró, olíva |
| fű | angol perje, tarackfű, réti komócsin |
| gyom | útifű, parlagfű, üröm |
| penészgombák | Aspergillus, Cladospora, Alternaria |
| állati szőr, testváladék | macska, kutya, ló, nyúl, tengerimalac, hörcsög |
| madártoll | papagáj, galamb, csirke, kacsa, liba |
| házipor-atka | Dermatophagoides pteronyssinus, D. farinae, tárolási atkák |
| ízeltlábúak | svábbogár (jelenleg még ritkán jelent hazánkban allergént) |
| Ételallergének | tej, tojás, sajt, szója, búza, csokoládé, hal, kagyló, stb.
citrusfélék (narancs, citrom) |
| Egyéb főbb allergének | gyógyszerek
rovarcsípés (méh, darázs)
foglalkozási allergének |
Patológiai elváltozások a hörgőkben
- Hörgősimaizom hipertrófiája és görcsös állapota.
- Vasodilatatio, ödéma és sejtes infiltrátum a mucosában és submucosában.
- Bazálmembrán-vastagodás, kehelysejtek számának növekedése, epithelsejtek leválása.
- Nyákdugók a bronchuslumenben (besűrűsödött nyák, plazmafehérjék, sejttörmelékek).
Vezető tünetek
Légzészavar, nehézlégzés kilégzési nehezítettséggel, sípolás, búgás, köhögés. (Ritkábban perzisztáló, többnyire száraz éjszakai köhögés.) Esetenként a felfújt tüdő (hordó alakú mellkas) miatt tünetszegény jelentkezés.
Diagnózis
Anamnézis
Ismétlődő, gyakran láztalan, köhögéssel, fulladással, nehézlégzéssel és sípolással járó rohamok, amelyek különösen éjszaka jelentkeznek.
Fizikális vizsgálat
A légúti obstrukció jeleként a tüdőtérfogat megnő, ennek következtében a tüdők feletti kopogtatási hang dobozos jellegű, a rekeszek mélyebben állnak, a bordák lefutása vízszintes, a mellkas hordó alakú, a szűkült légutakon - amelyeket sűrű, gyakran szívós nyák tölt ki - az átáramló levegő hangjelenségeket hoz létre, amelyeket sípolás és búgás formájában észlelünk, a kilégzés kifejezetten megnyúlt. A súlyos akut asztmás rohamban a kifejezett nehézlégzés jeleként orrszárnyi légzés, orthopnoe, a légzési segédizmok használata, tachycardia, esetleg tachypnoe a jellemző; csökkenhet az oxigénszaturáció, és súlyos helyzetben szén-dioxid-retenció is bekövetkezhet.
Laboratóriumi vizsgálatok
Specifikus ellenanyagok kimutatása (össz IgE-meghatározás, azonnali típusú bőrpróbák elvégzése, szérumból RAST-vizsgálat vagy ennek megfelelő Elisa, kemilumineszcenciateszt stb.).
Képalkotó eljárások
Mellkas-röntgenfelvétel (típusos esetben fokozottan légtartó tüdőmezőket, mélyebben álló rekeszeket és vízszintes lefutású bordákat találunk).
Mellkasi CT csak kivételesen, differenciáldiagnosztikai szempontokból lehet szükséges. (Az ultrahangvizsgálatnak az asthma bronchiale diagnózisában nincs szerepe.)
Légzésfunkció
A gyakorlat szempontjából egy-két egyszerű paraméter, a FEV1 (a forszírozott kilégzés első másodpercére eső volumen) vagy PEF (kilégzési csúcsáramlás) meghatározása általában elegendő. Az egyszerű, otthon is használható eszköz miatt a PEF-meghatározás a legelterjedtebb. A naponta kétszer, reggel és este mért adatok áttekintése segítségével megállapítható az asztmára jellemző jelentős egy napon belüli ingadozás; az érték folyamatos csökkenése jelzi az állapot romlását; a bronchodilatator szer (pl. béta-2-mimetikum) hatására fellépő 12-15%-os értékjavulás meglévő obstrukcióra utal.
Differenciáldiagnózis
Az asthma bronchialéval nagymértékű átfedést mutat az a kórkép, amelyet elsősorban csecsemőknél és kisdedeknél látunk, és amit obstruktív bronchitisnek nevezünk. E betegség kiváltó tényezője általában virális infekció. Az esetek nagyobb részében néhány epizód után elmúlik, ám a csecsemő- és kisdedkori asztmának az első megnyilvánulási formája is lehet.
Differenciáldiagnosztikailag legfontosabb szóba jövő egyéb kórképek:
- bronchopulmonalis dysplasia;
- légutak veleszületett rendellenességei: trachea, főhörgő-rendellenességek (általában a porc múló gyengeségén alapszik), oesophagotrachealis fisztulák;
- cisztás fibrosis;
- légúti idegen testek;
- rendellenes erek: pl. vascularis ring;
- congenitalis vitiumok: bal-jobb sönttel járók, következményesen elárasztott tüdő;
- mediastinalis és pulmonalis tumorok, megnagyobbodott nyirokcsomók;
- alfa-1 antitripszinhiány;
- gastrooesophagealis reflux;
- neurotikus légzési panaszok (sóhajtási kényszer, gombócérzés stb.);
- fokozott váladéktermelődéssel járó, krónikus hörgőgyulladás veleszületett immunhiányos állapotokban.
Megelőzés
Az asztmás megbetegedés megelőzésére csupán igen részlegesen eredményes lehetőségeink vannak.
Elsődleges prevenció
Cél a megbetegedés kialakulásának prevenciója azoknál, akiknél fokozott kockázat van.
Ezen elsősorban az értendő, hogy a pozitív családi anamnézisű vagy egyéb terhelő tényezőkkel bíró egyéneknél elkerüljük a szenzibilizáló tényezőket. Pl. dohányzás a környezetben, szőrös, tollas állatok elkerülése, atkaszegény környezet megteremtése, alacsony környezeti szennyeződés stb.
Másodlagos prevenció
Cél a már létrejött szenzibilizációnál a betegség megelőzése. Itt elsősorban arról van szó, hogy a betegnél talált pozitív bőrpróbák, esetleges egyéb atópiás jelenségek (pl. atópiás dermatitis) fennállásakor az allergia súlyosbodását csökkenthetjük, pl. H1 antihisztaminok adásával vagy immunterápiával.
Harmadlagos prevenció
Cél a meglévő asztmánál az allergének és a kiváltó tényezők lehetséges kerülése. Ide tartoznak azon triggerek lehető csökkentése, amelyek rohamokat váltanak ki (lásd életmódrendezés).
Kezelés
Életmódrendezés
Az ismert és eliminálható allergének és asztmát kiváltó anyagok távol tartása.
Házipor-atka: porszívózás, atkaölő szerek használata; padlószőnyeg, kárpitozott bútorok, plüssállatok kerülése (játékokból, kisebb textíliákból, ha nem moshatók, 24 órás mélyhűtőben tartással az atkák elpusztíthatók).
Szőrös, tollas háziállatok a lakásban ne legyenek!
Penészgomba: nyirkos, „salétromos” helyek szanálása, földes szobanövények ne legyenek a gyermek szobájában!
Virágporok: erős pollenkibocsátás időszakában csukott ablak mellett tartózkodás, alvás (légkondicionálás). Gépkocsiban bezárt ablak és pollenszűrő (kivételes lehetőség); nyaralásnál figyelembe kell venni a pollennaptárt (pl. a parlagfűérzékeny beteg augusztusban menjen nyaralni, oda, ahol kevesebb parlagfű van, vagy magaslati helyekre stb.).
Vírusfertőzések: ha halmozott asztmás exacerbatiókat okoznak, a gyermekközösség kerülése (gyermekápolás meghosszabbítása, családi vagy egyéb gyermekgondozás igénybevétele, környezeti infekciók kerülése).
Dohányzás, légúti irritánsok: a dohányzás teljes kerülése a gyermek környezetében; a légköri irritánsok a lakóhely, a szabadban tartózkodás lehetséges megválasztásával csökkenthetők.
A rohamot előidéző sportok kerülése; a legkedvezőbb általában a vízi sportok előnyben részesítése, testi erőfeszítés előtt béta-mimetikumok adása.
Az asztmás tünetektől függő krónikus kezelés
A WHO ajánlása alapján történik, amelyet számos nemzeti (beleértve hazánkat) és nemzetközi ajánlás erősített meg. Az asztma négy súlyossági foka szerint kell a beteget besorolni (2. táblázat).
2. táblázat Az asztma súlyosság szerinti beosztásának szempontjai
| 1. SÚLYOSSÁGI FOK: intermittáló asztma | 2. SÚLYOSSÁGI FOK: enyhe perzisztáló |
|---|
Tünetek: heti egynél ritkábban
Rövid exacerbatiók
Éjszakai tünetek: havi kettőnél ritkábban
FEV1 vagy PEF > a várt érték 80%-a
FEV1- vagy PEF-variabilitás <20% | Tünetek: heti egynél gyakrabban, de nem naponta
Az exacerbatiók zavarják az aktivitást és az álmot
Éjszakai tünetek: havi kettőnél gyakrabban
FEV1 vagy PEF > a várt érték 80%-a
FEV1- vagy PEF-variabilitás 20-30% |
| 3. SÚLYOSSÁGI FOK: mérsékelt perzisztáló | 4. SÚLYOSSÁGI FOK: súlyos perzisztáló |
|---|
Tünetek: naponta
Az exacerbatiók zavarják az aktivitást és az álmot
Éjszakai tünetek: heti egynél gyakrabban
Rövid hatású belélegzett béta-2-agonistára naponta van szüksége
FEV1 vagy PEF a várt érték 60-80%-a
FEV1- vagy PEF-variabilitás >30% | Tünetek: naponta
Gyakori exacerbatiók
Éjszakai tünetek gyakoriak
A testi aktivitás beszűkült
FEV1 vagy PEF < a várt érték 60%-ánál
FEV1- vagy PEF-variabilitás >30% |
Ha a tünetek nem engedik meg, hogy a beteget egy fokozatba (lépcsőbe) soroljuk, a súlyosabb fokozatot kell választani. Az egyes fokozatokhoz tartozó tüneteket és az ajánlott kezelést a 3., 4., 5., 6. táblázat tartalmazza.
3. táblázat Javasolt asztmakezelés
| 1. lépcső: gyermekek |
|---|
| Súlyosság | Napi kontrollgyógyszerek | Opciók (áruk szerinti sorrendben) |
|---|
1. lépcső
intermittáló | Semmi | Semmi |
Segítő gyógyszerelés: rövid hatású béta-2-agonista, legfeljebb 3-4-szer naponta. Ha a beteg jól van három hónapig, a kezelés csökkentése jön szóba.
4. táblázat Javasolt asztmakezelés
| 2. lépcső: gyermekek |
|---|
| Súlyosság | Napi kontrollgyógyszerek | Opciók (áruk szerinti sorrendben) |
|---|
2. lépcső
enyhe perzisztáló | Inh. szteroid 100-400 μg | Lassú felszívódású teofillin, vagy kromon, vagy leukotrien modifikáló |
Segítő gyógyszerelés: rövid hatású béta-2-agonista, legfeljebb 3-4-szer naponta. Ha a beteg jól van három hónapig, a kezelés csökkentése jön szóba.
5. táblázat Javasolt asztmakezelés
| 3. lépcső: gyermekek |
|---|
| Súlyosság | Napi kontrollgyógyszerek | Opciók (áruk szerinti sorrendben) |
|---|
3. lépcső
mérsékelt perzisztáló | Inh. szteroid 400-800 μg | Inh. szteroid <800 μg+teofillin vagy
inh. szteroid <800 μg+hosszú hatású béta-agonista, vagy
inh.szteroid >800 μg vagy
inh. szteroid <800 μg+leukotrien modifikáló |
Segítő gyógyszerelés: rövid hatású béta-2-agonista, legfeljebb 3-4-szer naponta. Ha a beteg jól van három hónapig, a kezelés csökkentése jön szóba.
6. táblázat Javasolt asztmakezelés
| 4. lépcső: gyermekek |
|---|
| Súlyosság | Napi kontrollgyógyszerek | Opciók (áruk szerinti sorrendben) |
|---|
4. lépcső
súlyos perzisztáló | Inh. szteroid 800 μg
+ egy vagy több a következő gyógyszerekből, ahogy szükséges:- teofillin
- leukotrien modifikáló
- hosszú hatású béta-2-agonista
- orális szteroid
| |
Segítő gyógyszerelés: rövid hatású béta-2-agonista, legfeljebb 3-4-szer naponta. Ha a beteg jól van három hónapig, a kezelés csökkentése jön szóba.
A táblázatokban szereplő inhalált kortikoszteroidadagok budesonidra, beclomethasonra és fluticasonra vonatkoznak.
A nagyobb gyermekek kezelése alig tér el a felnőtt asztmásokétól. Miután az asztmás exacerbatióknál a bakteriális fertőzéseknek ritkán van szerepe, az antibiotikumok adása általában nem indokolt.
Az asztma gyógyszereit 2002 óta olyan szempontból is megítéljük, hogy hatékonyságuk mennyire bizonyított. A legmagasabb szintű evidencia az A, majd a B, C, D következik.
Fontosabb evidenciák:
- A kortikoszteroidok a leghatásosabb asztmagyógyszerek: A evidencia
- A kortikoszteroidadag folytonos emelésénél célszerűbb más gyógyszert hozzáadni (add on): A evidencia
- A kromonok (dinátrium-kromoglikát, nedokromil) bizonyítottan hatnak, de kevésbé hatásosak, mint a szteroidok: B evidencia
- Szteroid + hosszú hatású béta-2-agonisták együttadása hatásosabb, mint bármelyik közülük külön-külön: B evidencia
- Leukotrienantagonisták a szteroidokhoz adva (add on) jobb kontrollt hoznak létre: B evidencia
- Asztma + rhinitisnél az antihisztaminok hasznosak: B evidencia
- Antikolinergikumok + béta-agonista mérsékelt, de értékelhető additív hatással jelentkeznek: B evidencia
Az asztma elleni gyógyszerek bejuttatása
A hatékony gyógyszerek jelentős része, mint amilyenek az inhalációs szteroidok, rövid (pl. salbutamol, terbutalin, fenoterol), a hosszú (salmeterol) és a gyors és hosszú hatású (formoterol) inhalációs béta-mimetikumok, inhalációs antikolinergikumok inhalációs formában adhatók; ez kisgyermek- és különösen csecsemőkorban nehezen kivitelezhető. A gyógyszerek bejuttatása történhet:
- hajtógáz nyomása alatt levő tartályokból (a CFC helyett egyre inkább a környezetet nem károsító hajtógázok vannak a tartályokban);
- porkapszulák vagy tartályokban levő porok belégzésével;
- elektromos porlasztók segítségével.
A megfelelő alkalmazáshoz általában segédeszközök kellenek.
Térfogatnövelők: ezek a porlasztott anyag áramlását lelassítják, és így egynél több belégzéssel lehet az anyagot a tüdőbe juttatni.
Csecsemő- és kisded-térfogatnövelők: be- és kilégzési érzékeny szelepekkel ellátva, orra és szájra egyidejűleg illeszthető maszkokkal.
Elektromos, mechanikus vagy ultrahangos porlasztók: orra és szájra egyidejűleg illeszthető maszkokkal ellátva.
A célszerű belégzést elősegítő korspecifikus segédeszközök:
- 4 év alatt: hajtógáz nyomása alatt levő tartály + térfogatnövelő + arcmaszk;
- 4-6 év között hajtógáz nyomása alatt levő tartály + térfogatnövelő szájcsutorával;
- 6 év felett porkapszulák vagy tartályokban levő porok belégzése, illetve hajtógáz nyomása alatt levő tartály + térfogatnövelő.
Ha a beteg ezeket nem tudja használni, bármely életkorban elektromos porlasztó + arcmaszk (6 év alatt), ill. csutora 6 év felett.
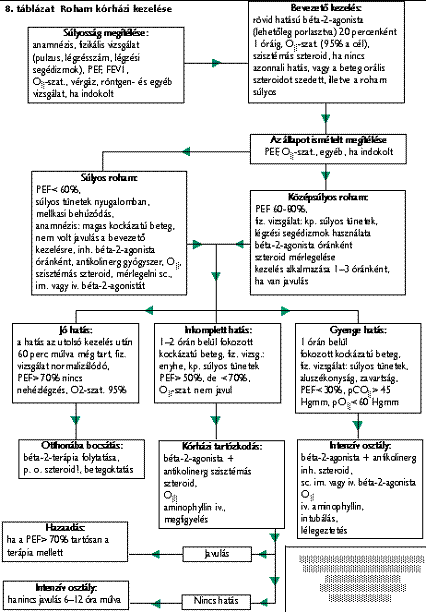
Az akut asztmás állapot ellátását a 7-8. táblázat tartalmazza.
Prognózis
A gyermekkori asztma halálozása ritka (1-2%).
A betegek jelentős része (kb. 2/3-a) a pubertásban panaszmentessé válik („kinövi” a betegséget).
A panaszmentes betegek egy része fiatal felnőttkorban visszaesik, így összességében a gyermekkori asztmások 50-60%-a nem szabadul meg a panaszaitól.
Az asztmások többsége az intermittáló, ill. enyhe perzisztáló formába (1-2. lépcső) tartozik; 10-20%-a az összes betegnek súlyos, és gyógyulási hajlamuk sem kifejezett.
A betegekre súlyosabb terhet ró, ha az asztmán kívül egyéb atópiás betegség (allergiás nátha, allergiás kötőhártya-gyulladás, atopic dermatitis) is fellép náluk, ez nemcsak az életminőséget rontja, hanem a rosszabb prognózisnak is lehet jele.
7. táblázat Otthoni rohamkezelés
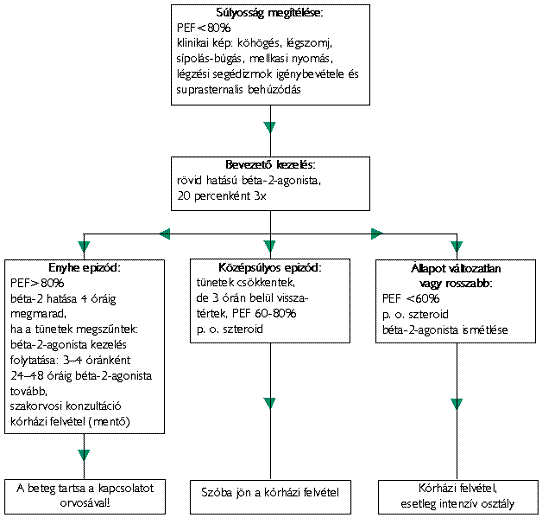
Az irányelvről további információk kérhetők:
Dr. Cserháti Endre, Dr. Tulassay Tivadar
SOTE I.Gyermek Klinika,
1083 Bp. Bókay János u. 53.
Tel: +36-1-314-2858 




